कॉल ने मुझे गहरी नींद से जगा दिया। ईआर चिकित्सक ने एसटीईएमआई शब्द का उच्चारण किया, जो एसटी एलिवेशन मायोकार्डियल इंफार्क्शन का संक्षिप्त रूप है। उसे और कुछ कहने की ज़रूरत नहीं थी: जब उसने बाकी बातें बताईं तो मैं बिस्तर से बाहर हो गया था। एसटीईएमआई तब होता है जब एक टूटी हुई कोलेस्ट्रॉल पट्टिका थक्के के गठन का एक झरना शुरू कर देती है, जिससे धमनी बंद हो जाती है। कोई रक्त प्रवाह नहीं. कोई ऑक्सीजन नहीं. दिल मिनट दर मिनट मर रहा है.
टीम तुरंत अंदर आ गई थी और पहले से ही 58 वर्षीय व्यक्ति को कपड़े पहना रही थी, जो मेरे अंदर आने और हाथ धोने के दौरान छटपटा रहा था। हमने रुकावट के पार एक तार पिरोया, पट्टिका को कुचलने के लिए एक गुब्बारा फुलाया, और एक दवा-इल्यूटिंग स्टेंट लगाया। भूखे हृदय की मांसपेशियों में खून फिर से दौड़ने लगा। उसके सीने का दर्द गायब हो गया। उसने कराहना बंद कर दिया और कैथ लैब की रोशनियों के नीचे हल्की सी मुस्कान बिखेरते हुए पूछा कि वह कब खा सकता है।
वह बच गया। लेकिन उसे वहां पहले स्थान पर कभी नहीं होना चाहिए था।
विज्ञान बनाम गलत सूचना
मैंने उसे दो साल पहले क्लिनिक में देखा था। उनका एलडीएल कोलेस्ट्रॉल 168 मिलीग्राम/डीएल था, और उनके जोखिम प्रोफाइल के लिए स्टेटिन थेरेपी की आवश्यकता थी। मैंने इसकी अनुशंसा की. उसने इनकार कर दिया। उन्होंने ऑनलाइन पढ़ा था कि स्टैटिन जहर है, कोलेस्ट्रॉल दवा उद्योग द्वारा गढ़ा गया एक मिथक है। उन्होंने सोशल मीडिया पर एक पॉडकास्ट, एक सेवानिवृत्त सर्जन का हवाला दिया – मेरे द्वारा हमारे बीच रखे गए 70 वर्षों के नैदानिक साक्ष्य को छोड़कर सब कुछ।
अब, उसकी कोरोनरी धमनी में ताजा स्टेंट के साथ रिकवरी बे में लेटे हुए और उसकी जीभ पर अभी भी मृत्यु दर का धातु जैसा स्वाद है, उसने मेरी ओर देखा और कहा, “डॉक्टर, मैं स्टैटिन लूंगा।” मृत्यु के निकट का अनुभव दुष्प्रचार से बचता है।
नए कोलेस्ट्रॉल दिशानिर्देश
उनका रूपांतरण इससे अधिक उपयुक्त समय पर नहीं हो सकता था। 13 मार्च, 2026 को, अमेरिकन कॉलेज ऑफ कार्डियोलॉजी और अमेरिकन हार्ट एसोसिएशन ने, नौ अन्य मेडिकल सोसायटी के साथ मिलकर, लगभग एक दशक में सबसे व्यापक कोलेस्ट्रॉल दिशानिर्देश अपडेट जारी किया। डिस्लिपिडेमिया के प्रबंधन पर 2026 दिशानिर्देश जोखिम के आधार पर स्पष्ट, संख्यात्मक एलडीएल लक्ष्यों को बहाल करता है। मेरे जैसे बहुत उच्च जोखिम वाले स्थापित रोग वाले रोगियों के लिए, लक्ष्य 55 मिलीग्राम/डीएल से नीचे है। उच्च जोखिम वाले रोगियों के लिए, 70 से नीचे। प्राथमिक रोकथाम के लिए, 100 से नीचे। ये संख्याएँ दशकों के यादृच्छिक परीक्षण डेटा से ली गई हैं, जिसमें दिखाया गया है कि कम एलडीएल स्तर, जो समय के साथ बना रहता है, कम दिल के दौरे, कम स्ट्रोक और कम मौतों से जुड़ा होता है।
एलडीएल और हृदय रोग
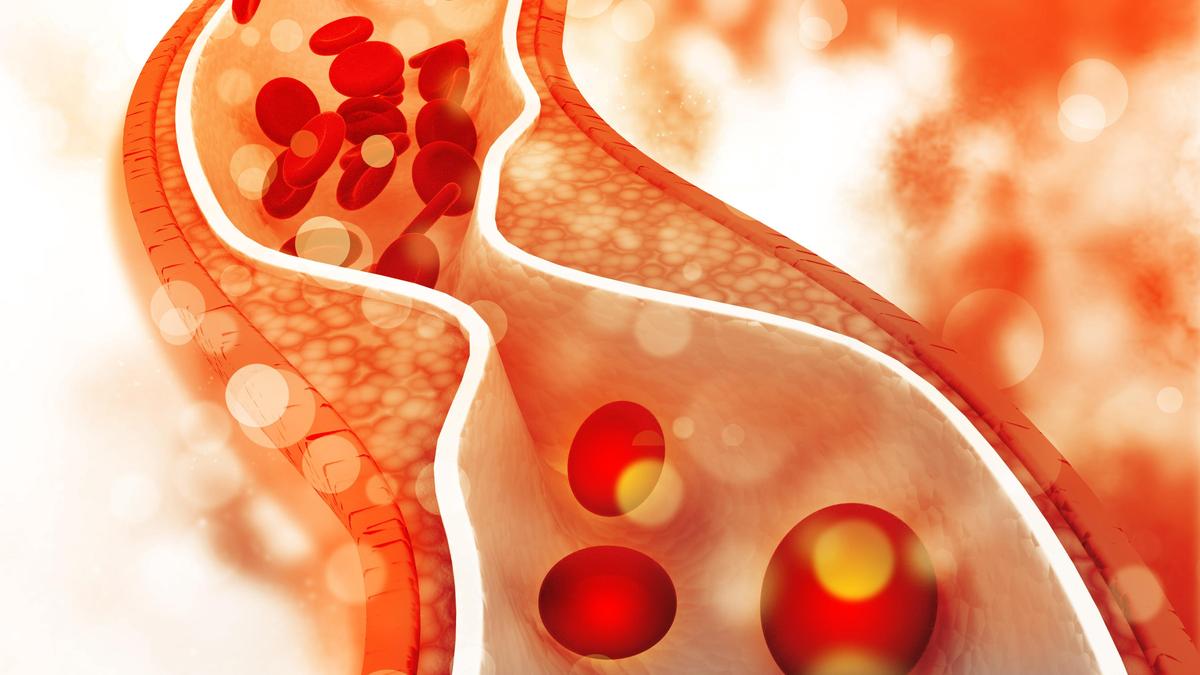
की कहानी एलडीएल एथेरोस्क्लोरोटिक रोग में एक कारक के रूप में चिकित्सा में सबसे मजबूत में से एक है। इसकी शुरुआत 1948 में फ्रामिंघम, मैसाचुसेट्स में हुई, जब नेशनल हार्ट इंस्टीट्यूट ने 5,000 से अधिक निवासियों को एक अध्ययन में नामांकित किया जो आधुनिक कार्डियोलॉजी को परिभाषित करेगा। फ्रामिंघम ने स्थापित किया कि बढ़ा हुआ कोलेस्ट्रॉल, उच्च रक्तचाप, धूम्रपान और मधुमेह हृदय रोग के स्वतंत्र भविष्यवक्ता थे। मेंडेलियन रैंडमाइजेशन विश्लेषण ने बाद में पुष्टि की कि आजीवन एलडीएल जोखिम खुराक और अवधि पर निर्भर तरीके से हृदय संबंधी जोखिम को बढ़ाता है। एलडीएल में प्रत्येक 39 मिलीग्राम/डीएल की कमी से प्रमुख घटनाओं में लगभग 22% की कमी आती है। जीवविज्ञान निर्दयी है: एलडीएल कण धमनी इंटिमा में घुसपैठ करते हैं, ऑक्सीकरण से गुजरते हैं, सूजन को ट्रिगर करते हैं, मैक्रोफेज को आकर्षित करते हैं, और लिपिड-समृद्ध नेक्रोटिक कोर बनाते हैं जो एक दिन फट जाता है, ठीक उसी तरह जैसे यह सुबह तीन बजे मेरे मरीज की धमनी में हुआ था।
स्टैटिन्स ने खेल बदल दिया। 1980 के दशक से, इन एचएमजी-सीओए रिडक्टेस अवरोधकों ने एलडीएल को 30 से 50% तक कम कर दिया है, लेकिन उनके लाभ लिपिड कम करने से कहीं अधिक हैं: वे प्लाक को स्थिर करते हैं, संवहनी सूजन को कम करते हैं, और एंडोथेलियल फ़ंक्शन में सुधार करते हैं। 4S, WOSCOPS और JUPITER परीक्षणों ने रोकथाम में अपनी भूमिका को मजबूत किया है, और वे चिकित्सा में सबसे अधिक लागत प्रभावी हस्तक्षेपों में से एक बने हुए हैं।

दिशानिर्देश
इन आक्रामक लक्ष्यों का तर्क: लंबे समय तक कम एलडीएल कम बीमारी के बराबर है। 2026 दिशानिर्देश पुराने पूल्ड कोहोर्ट समीकरणों की जगह, पसंदीदा जोखिम कैलकुलेटर के रूप में रोकथाम समीकरणों को अपनाते हैं। प्रिवेंट को 6.5 मिलियन से अधिक विविध वयस्कों से प्राप्त किया गया था और 30 से 79 वर्ष की आयु के व्यक्तियों के लिए 10 और 30 साल के हृदय जोखिम का अनुमान लगाया गया है। इसमें गुर्दे के कार्य और हीमोग्लोबिन ए1सी को शामिल किया गया है, यह स्वीकार करते हुए कि मधुमेह और क्रोनिक किडनी रोग एथेरोस्क्लेरोसिस को तेज करते हैं। विशेष रूप से, प्रिवेंट में ज़िप कोड पर आधारित एक वैकल्पिक सामाजिक अभाव सूचकांक शामिल है, जिसमें गरीबी, शिक्षा, बेरोजगारी और आवास अस्थिरता शामिल है। हृदय रोग का निर्धारण इस बात से भी होता है कि लोग किस पड़ोस में रहते हैं और उन्हें कितना तनाव सहना पड़ता है।
दिशानिर्देश बायोमार्कर परीक्षण में नई जमीन भी खोलते हैं। दक्षिण एशियाई आबादी के लिए अभिशाप लिपोप्रोटीन (ए), या एलपी (ए) के लिए सार्वभौमिक जांच की सिफारिश अब सभी वयस्कों के लिए कम से कम एक बार की जाती है। एलपी(ए) एक आनुवंशिक रूप से निर्धारित कण है जो स्वतंत्र रूप से एथेरोस्क्लोरोटिक रोग और महाधमनी वाल्व स्टेनोसिस का कारण बनता है, जिससे लाखों लोग प्रभावित होते हैं। यह आहार, व्यायाम या स्टैटिन द्वारा परिवर्तित नहीं होता है। दिशानिर्देश मधुमेह, उच्च ट्राइग्लिसराइड्स, या चयापचय सिंड्रोम वाले रोगियों में चयनात्मक एपोलिपोप्रोटीन बी परीक्षण की भी सलाह देते हैं। एपीओबी सीधे एथेरोजेनिक कण संख्या को मापता है और अकेले एलडीएल की तुलना में अवशिष्ट जोखिम की बेहतर भविष्यवाणी कर सकता है।
चिकित्सीय क्षितिज पर, पेलाकार्सन, एक एंटीसेंस ऑलिगोन्यूक्लियोटाइड जो लीवर में एपोलिपोप्रोटीन (ए) एमआरएनए को शांत करता है, चरण 2 परीक्षणों में एलपी (ए) के स्तर को लगभग 80% कम कर देता है। 8,000 से अधिक रोगियों को नामांकित करने वाले निर्णायक एलपी (ए) होराइजन परीक्षण के 2026 में परिणाम आने की उम्मीद है। यदि सकारात्मक है, तो यह पहला प्रमाण होगा कि एलपी (ए) को कम करने से हृदय संबंधी घटनाएं कम हो जाती हैं, जो शुरुआती स्टेटिन परीक्षणों की तुलना में एक ऐतिहासिक क्षण है। पाइपलाइन में अन्य एजेंट, जिनमें ओल्पासिरन, लेपोडिसिरन और मुवलैप्लिन शामिल हैं, एक ही लक्ष्य साझा करते हैं: लैब रिपोर्ट पर एक अशुभ फुटनोट के बजाय एलपी (ए) को एक इलाज योग्य जोखिम कारक बनाना।

आयु कारक
और फिर भी, हमारी सभी फार्माकोलॉजिक सरलता के बावजूद, हमें एक गंभीर रूप से विनम्र सत्य पर विचार करना चाहिए: हम सभी मरने वाले हैं। सेलुलर बुढ़ापा, टेलोमेयर एट्रिशन, और आनुवंशिक रूप से क्रमादेशित एपोप्टोसिस यह सुनिश्चित करते हैं कि उम्र बढ़ना ही सबसे शक्तिशाली हृदय जोखिम कारक है, जिसे कोई स्टैटिन या एंटीसेंस ऑलिगोन्यूक्लियोटाइड खत्म नहीं कर सकता है। धमनियां सख्त हो जाती हैं, एंडोथेलियम पतला हो जाता है, और जीवन भर के लिपिड एक्सपोज़र का संचयी बोझ अंततः स्वयं ही घोषित हो जाता है। आयु एक स्वतंत्र चर है जिसे हम संशोधित नहीं कर सकते।
हम जो संशोधित कर सकते हैं वह यह है कि हम कितनी जल्दी वापस लड़ना शुरू करते हैं। 2026 के दिशानिर्देश एक साहसिक बयान देते हैं: 30 साल की उम्र से सक्रिय जांच और उपचार शुरू करें। 40 नहीं। 50 नहीं। लेखन समिति बढ़ते सबूतों का हवाला देती है कि एथेरोस्क्लेरोसिस किशोरावस्था में शुरू होता है और दशकों से मामूली रूप से ऊंचे एलडीएल स्तर के लंबे समय तक संपर्क में रहने से समस्या बढ़ जाती है।
शुरू करें
80% से अधिक हृदय रोग को रोका जा सकता है, और उपकरण न तो विदेशी हैं और न ही महंगे हैं: हृदय-स्वस्थ आहार, नियमित शारीरिक गतिविधि, उचित नींद, तंबाकू से परहेज और तनाव प्रबंधन। जब केवल जीवनशैली ही पर्याप्त न हो, तो एक सस्ता जेनेरिक स्टैटिन इस अंतर को पाट सकता है।
तो, जल्दी शुरुआत करें। अपनी सब्जियां खाओ. अपने शरीर को हिलाएँ। अपना तनाव प्रबंधित करें. अपने कोलेस्ट्रॉल की जांच करवाएं. और यदि संख्या इसकी पुष्टि करती है, तो दवा लें। दूसरे शब्दों में, अपनी माँ और पिताजी की बात सुनें। वे बिल्कुल सही थे।
(डॉ. दिनेश अरब निदेशक, इंटरवेंशनल एंड स्ट्रक्चरल कार्डियोलॉजी, एडवेंटहेल्थ डेटोना बीच और फ्लोरिडा स्टेट यूनिवर्सिटी में मेडिसिन के क्लिनिकल असिस्टेंट प्रोफेसर हैं। dinarab@yahoo.com)




















लिंक की प्रतिलिपि करें
ईमेल
फेसबुक
ट्विटर
टेलीग्राम
Linkedin
WhatsApp
reddit